Сколько стоит сердце человека — Сердце феникса
Стоимость органов человека
Человеческие внутренности, как бы это не звучало, являются очень нужным и ходовым товаром на территории СНГ и за ее пределами. В России продажа человеческих органов запрещена (на основании статьи 120 УК РФ).
1. Нельзя принуждать человека к изъятию органов, с применением насилия или угрозами, это наказывается лишением свободы на срок до четырех лет. Так же предусмотрено лишение права занимать пост на своей должности.
2. То же действие, совершенное против беспомощного человека, или находящегося в материальной зависимости от принуждающего — наказывается лишением свободы на срок до пяти лет. Так же вы лишаетесь заниматься определенной деятельностью или занимать определенные посты. (в ред. Федерального закона от 07.03.2011 N 26-ФЗ) [Уголовный кодекс РФ, раздел VII. Преступление против личности.]
Конечно востребованность органов у людей является естественной потребностью. Очень многим людям просто необходима пересадка жизненно важных органов, поэтому и черных рынков сейчас приличное количество. Заболевания прогрессируют, вместе с тем и медицина не стоит на месте вот и востребованность трансплантологии растет. Конечно, насчет трансплантации органов от мертвых людей можно много рассуждать, правильно ли забирать у них или нет без их согласия. По этому поводу чуть позже будет выраженно пара мыслей. Сначала поговорим по отдельности про каждый орган.
Сколько стоит сердце человека
Цены очень разнятся. Сам орган стоит от 200 тысяч долларов, а операция по его пересадке где-то 1 миллион долларов. Эта операция очень сложна, в ней принимают участие много специалистов. Сердце на черном рынке — это редкий экземпляр. Потребность людей в сердце высока по сравнению с имеющимися донорскими органами. На 200 ждущих людей приходится лишь одно сердце.
Сколько стоит печень человека
Так как печень имеет свойство восстановления, всю печень человека не забирают, лишь часть, которая в последствии приживается. Бывают конечно и исключения, в тяжелых формах. Часть печени будет стоить где-то 60 тысяч долларов.
Есть 2 вида донорства печени:
- От живого человека
- От умершего
Исследования доказали, что при пересадке от живого донора, адаптация органа происходит быстрее. Лидером по количеству пересадок данного органа является Сингапур.
Сколько стоят почки человека
Лидером по пересадке почек стала Индия. Легальной страной по продаже почек на данный момент занимается Иран. Там по программе договоренности трансплантации можно совершить покупку органа. Его цена будет составлять от 25 тысяч долларов. При пересадке почки, репециентам необходимо будет ходить на узи каждые 3 месяца, соблюдать диету, ограничивать потребление жидкости в период приживания органа. А людям отдавшим свой орган надо тоже проходить обследования и очень осторожно употреблять соль, жидкость.
К содержанию ↑
Сколько стоит костный мозг человека
Проблемы, связанные с трансплантологией
В Европе давно активно призывают людей отдавать свои органы после смерти для помощи другим людям. В этом участвуют даже церкви и главы государств. Президенты Пакистана и Сербии уже на своем примере показывают важность данного процесса, подписав заключение о передачи своих органов, после смерти нуждающимся в них людям.
Что касается США, то там продажа органов и трупов запрещена. Но если представить ситуацию: у человека нет родственников, сам он при смерти и не успел оставить бумажку о том, можно ли его органы использовать. Тогда больницы не имеют права забирать его внутренности. Но есть, как многим кажется другая точка зрения, почему бы правительству не сделать легальным отбор органов у таких пациентов, после их ухода на тот свет. Ведь они ему не понадобятся. А здесь очень многим людям можно дать шанс на жизнь. Да этому препятствуют некоторые религиозные понятия, но разве не будет правильным дать другим людям веру в то, что они снова смогут нормально сосуществовать. Сейчас 21 век, конфессии должны пересмотреть свои писания в сторону улучшения качества жизни и пропагандировать данное действие. Это всего лишь одна из точек зрения, если вы имеете другу — пишите в комментарии, важно поднять этот опрос на государственном уровне.
Например, можно вспомнить полюбившийся многим сериал «Доктор Хаус».
В одной из серий, по сюжету людям был необходим донорский орган, в связи с чем их ставили в очередь, согласно правилам США. Другие люди, проживающие последние дни своей жизни, находясь в больнице не желали отдавать свои органы, по разным причинам, например родители, без сознания лежащего сына, не хотели, что бы его вскрывали. Поэтому ему обманными путям, после смерти этого пациента приходилось забирать эти органы и спасать жизни другим людям, что является незаконным. Можно ввести закон на обязательное изъятие здоровых органов после смерти. И это многие считают правильным.
Здесь большую роль играют ментальность и миропонимание людей. Это напрямую связанно с религией. На западе к этому относятся проще, чем в России или США. Если пересмотреть ценности, и внести презумпцию о правильности сих действий, то исчезнет и рынок черной трансплантологии. В нем просто не будет нужды, разве что разница в ценах может сыграть свою роль.
Хочется еще поговорить об этом на примере Китая. Там мы видим противоречия. Все люди там принадлежат государству, в особенности это кажется заключенных, которыми после смерти распоряжается само государство. Так же там практикуется и извлечение органов у живых людей. В лагерях и тюрьмах вам подыщут подходящий орган в течение 24 часов. Все это происходит из-за большого числа населения, манипуляции, приводящие к неправильному функционированию этой системы. То есть, хотелось сказать, что это не идеальный вариант, касающийся правил проведения транспланталогии.
Как избавиться от недостатка органов и полностью победить черный рынок, пока никто не знает, только строят догадки. Даже в Иране, стране где эта сфера легальна, все равно существует черный рынок. Так же например в странах, где периодически идут войны, много умерших, там как раз процветает черный рынок.
Обобщая все вышесказанное, наверное единственным решением процветания «белой» трансплантологии будет позволить людям добровольно сдавать свои органы и изымать у них органы после смерти.
Похожие вопросы:
Source: skolko1.ru
Сколько стоит сердце?
Люди, сталкивающиеся с проблемами заболевания сердечно-сосудистой системы, начинают задаваться вопросом, сколько стоит сердце. Конечно, пересадка сердца – это очень сложная и дорогостоящая операция. Но, иногда, у человека нет другого выхода, либо нужно делать операцию по шунтированию сердца, либо умереть. Чтобы осуществить пересадку сердца, в первую очередь необходимо найти донора, что довольно сложно (многие люди годами ждут своей очереди и иногда так и не дожидаются), во вторых стоимость операции стоит баснословных денег.
Сердце является конусообразным полым мышечно-фиброзным органом, главным движителем лимфы и крови по сосудам. Состоит этот орган из двух частей, которые в свою очередь делятся на две камеры – предсердие и желудочек. Предсердие отвечает за всасывание крови из полых вен и нагнетание этой самой крови в желудочек. Желудочек же в свою очередь нагнетает в артерии (аорту). Грубо говоря, сердце является мышечной помпой или насосом, который заставляет кровь гонять по венам, тем самым насыщая жизненно важные органы кислородом и другими элементами. Человеческий организм не сможет функционировать без сердца.
Людей, нуждающихся в пересадке сердца, сейчас уже несколько тысяч. В США своей очереди на шунтирование сердца дожидается 2 тыс. человек, в России ожидающих людей намного меньше – около ста человек. А во всем мире насчитывается 3-4 тыс. человек, которые не теряют надежду и ждут подходящее донорское сердце.
Сложно сказать, сколько стоит сердце, как известно, торговля органами запрещена и карается законом. Стоимость операции по пересадке сердца стоит 250 тысяч долларов. В большинстве стран (в частности и в России) эту операцию оплачивает государство. Однако больному необходимо дожидаться своей очереди на получение донорского сердца.
Добавить ответ
Читайте также
Сердце — $250 тыс., печень — $55 тыс., почка
Новости Украины — From-UA Искать расширенный поиск- Политика
- Экономика
- Общество
- В мире
- Технологии
- Криминал
- Здоровье
- Культура
- Путешествия
- Спорт
- Статьи
- Новости
- Мнения
- Интервью
- Обзор прессы
- Экспертизы
- Фото
- Видео
- Конференции
- Форум
- Спецпроекты
- Мой профиль
- Обратная связь
- RSS-Лента
- Мы в Facebook
В фокусе
- Зарплаты народа и его «слуг»: когда простота хуже воровства
- Боєць кримінального фронту: Що відомо про Михайла Маймана, який вдарив нардепа Киву
- Золотарев: «40% бюджета уйдет на обслуживание долгов, это предопределит очень многие решения»
- Нечисті торги «Укрзалізниці» на майданчику ЄБРР тривають. Частина ІІ
- Аферист и мошенник Владислав Грабовский: шантаж, вранье, коррупция, сепаратизм
Предложения партнеров
Опрос
Поддерживаете ли Вы предложение о сокращении числа народных депутатов?
- Однозначно и немедленно
- Поддерживаю, но не сильно
- Я б оставил 100 человек
- Если му…аки, то пусть их будет мало
- Даже если сократим, качество не улучшится
Сколько стоит здоровое сердце. Кардиологи рассказывают о цене долголетия
Сердечно-сосудистые заболевания в течение многих лет остаются ведущими причинами смерти в мире. В Казахстане эта проблема также актуальна – последнюю четверть века мы лидируем в Центрально-Азиатском регионе по количеству смертей, связанных с болезнями системы кровообращения.
Корреспондент Informburo.kz сходил на IX Конгресс кардиологов Казахстана поговорил с пятью специалистами, чтобы узнать, сколько стоят сложные операции на сердце в разных странах, как генетика позволяет предсказывать болезни, какие новые технологии в лечении сердечно-сосудистых заболеваний внедряются в Казахстане и почему дешевле всего просто вести здоровый образ жизни.
С годами надо внимательнее прислушиваться к своему организму
Гульнара Джунусбекова, доктор медицинских наук, заместитель директора по стратегическому развитию и науке НИИ кардиологии и внутренних болезней Республики Казахстан
– На конгрессе много говорят о том, что необходимо развивать внутреннее производство препаратов. Расскажите, в Казахстане производят необходимые в лечении сердечных заболеваний статины? И вообще, что такое статины и как их применяют в своей практике казахстанские кардиологи?
– Статины – это класс лекарственных средств, которые часто используется для снижения уровня холестерина в крови. Три доказанных на сегодняшний день статина имеют роль не только в нормализации холестерина, но и прежде всего в предотвращении смертности от сердечно-сосудистых заболеваний, инфарктов, инсультов. Статин первого поколения – симвастатин, остальные два – розувастатин и аторвастатин синтезированы искусственно. Очень важно, что есть наш, отечественный фармацевтический завод SANTO, который входит в Группу Polpharma и имеет в своём арсенале все три доказанных статина, эти препараты называются – симвастерол, полвастерол, аторвастерол.
Эти статины мы можем применять в отдельных ситуациях. Например, если пациент имеет ишемическую болезнь сердца, перенёс инфаркт миокарда, и высок риск смерти, то в этом случае мы предпочтём аторвастерол. Если высок риск сердечно-сосудистого заболевания, повышен холестерин – например, в норме он пять, а у пациента он восемь, то в этом случае мы используем полвастерол. Если человек молодой и в общем здоровый, но семейный анамнез показывает высокий риск болезней сердца, то в этом случае мы можем использовать симвастерол, его эффекта будет достаточно.
– Существует ли какая-то лекарственная профилактика сердечно-сосудистых заболеваний?
– Стоит знать, что сердечная недостаточность является осложнением артериальной гипертонии, ишемической болезни сердца, – это те заболевания, которые в современном мире достаточно распространены. Если в целом говорить о распространённости артериальной гипертонии в Казахстане, то это не меньше 35% среди взрослого населения. Ишемической болезни сердца подвержены 19%. Это данные НИИ кардиологии и внутренних болезней. При этом процент осложнений этих заболеваний очень высок. Самое тяжёлое осложнение ведёт к трансплантации сердца, поэтому лучше до этого не доводить.
Профилактика важна и в сердечной недостаточности. Прежде всего это лечение, вплоть до стентирования, базовых заболеваний. Стоит помнить, что болезни сердца – это в основном возрастные болезни, и с годами надо внимательнее прислушиваться к своему организму. Профилактика проводится также медикаментозно, и последние два года появилось множество препаратов. К примеру, совсем недавно появился эплеренон, который при большей эффективности обладает меньшими побочными эффектами, чем старые аналоги.
Ну, и самая главная профилактика вообще всех болезней – это здоровый образ жизни. Отказ от курения, диета, умеренная физическая нагрузка. Необходимо следить за уровнем холестерина, регулярно измерять артериальное давление.
Чтобы снизить стоимость операций, надо налаживать отечественное производство
Игорь Фомин, доктор медицинских наук, председатель правления Общества специалистов по сердечной недостаточности, профессор кафедры внутренних болезней Нижегородской государственной медицинской академии
– Как вы думаете, в каком направлении нужно работать, чтобы снизились цены на медуслуги?
– Сейчас активно во всех странах мира обсуждают тему, чтобы весь инструментарий, который используется в операциях, был отечественного производства. Это значительно удешевляет лечение. При этом, несомненно, необходима классическая конкуренция. Как только появляется конкуренция, цены начинают падать. Почему сегодня в наших странах – в Республике Казахстан и Российской Федерации – к сожалению, стенты и другой инструментарий дорогие? Всё очень просто: у нас нет конкуренции, нет отечественного производства. Как только появляется отечественное производство, моментально цены начинают снижаться.
Да, сейчас они стоят 3-4 тысячи евро. Некоторые суперсовременные – семь тысяч евро. Но если мы будем участвовать в активной разработке отечественного производства, то это будет стоить 200-300 евро, то есть в 10 раз меньше. Это уже будет недорого для государства. Почему я так говорю: недорого для государства? Потому что любая бескровная хирургическая операция быстрее возвращает человека к труду.
– В чём преимущество эндоваскулярных (бескровных) методов оперативного вмешательства?
– Хирургические инструменты вводятся через вену, в этом случае пациент вообще не теряет кровь. Конечно, есть пациенты, которым необходима трансплантация сердца, которую без разреза невозможно сделать. Или надо поставить протез крупного сосуда – аорты. Там придётся открыть грудную клетку и делать эту операцию. Но если это можно сделать без вскрытия грудной клетки, несомненно, это приоритетно. Сегодняшняя идеология именно такова.
Да, бескровные методы дороже. Но мы сегодня понимаем, что это эффективнее. Потому что быстрее происходит реабилитация, быстрее человек восстанавливается в отношении физической активности, он быстрее возвращается к труду, – и поэтому это становится дешевле.
В Российской Федерации, как и в Казахстане, очень активно продвигается идея создания кардиологических центров, ориентированных на проведение бескровных операций. Это очень правильно. Потому что если мы не будем продвигаться в этом направлении, то, несомненно, огромное количество людей не получит этой помощи или погибнет, или запустят болезнь и пойдут на кровную операцию, после которой будет множество осложнений.
Читайте также:
Через несколько лет казахстанская медицина достигнет очень высокого уровня – российский кардиолог Игорь Фомин
Благодаря ОСМС любому казахстанцу станут доступны дорогостоящие операции
Нурлан Абдикалиев, учёный секретарь НИИ кардиологии и внутренних болезней
– Сколько в Казахстане стоит операция на сердце, при которой не разрезается грудная клетка, одна из самых дорогих медицинских услуг в мире?
– Операции на сердце – одни из самых дорогостоящих. Но в Казахстане государство обеспечивает гарантированный объём бесплатной медицинской помощи, на которую ежегодно выделяется около триллиона бюджетных тенге. Поэтому у нас такие дорогостоящие операции покрываются государством.
Чтобы вы понимали, чтобы провести одну эндоваскулярную операцию, необходимы колоссальные финансы – один только стент стоит около трёхсот тысяч тенге (стент — специальный каркас, который помещается в просвет полых органов человека, например, коронарных сосудов сердца, и обеспечивает расширение участка, суженного патологическим процессом – Авт.), окклюдер – от полутора до трёх миллионов.
Госзаказ Минздрава мы выполняем, но этого явно недостаточно – например, по стентированию только треть больных оперируем за счёт государства. Но уже в этом году любому нуждающемуся в помощи гражданину, прикреплённому к медучреждению, такие операции начнёт оплачивать Фонд социального медицинского страхования.
– Есть ли разница в заболеваниях и лечении мужчин и женщин?
– Мужчины и женщины – разные. У нас разный уровень гормонов, а от этого уровня зависит возникновение различных заболеваний. К примеру, в предпаузальный период у женщины падает уровень гормонов, и это может привести к атеросклерозу или ишемической болезни сердца. Или ещё пример: диабету больше подвержены женщины. Естественно, наши врачи знают, что характерно для мужчин, а что – для женщин, поэтому к диагностике и лечению подходят избирательно.
Казахстан демонстрирует великолепные результаты
Профессор Вернер Хабербош, руководитель отделения внутренних болезней Центральной клиники Фонда реабилитации Гейдельберг (Германия)
– Сколько стоит эндоваскулярная операция на сердце в Германии?
– В Германии около трёхсот пятидесяти частных страховых компаний, и всё, что мы делаем в больницах, покрывается страховкой. Каждый гражданин отчисляет полтора процента своего заработка страховой компании, ещё полтора процента отчисляет работодатель. Поэтому любая медицинская услуга покрывается страховкой, а государство ничего не оплачивает. А для иностранцев у каждой клиники есть свой прайс-лист. От четырёх до восьми тысяч евро стоит эндоваскулярная операция, не больше.
– С чем вы приехали в Казахстан, что вы представили в своём докладе на конгрессе?
– В своём докладе я представил новые, революционные устройства для кардиоваскулярной терапии. Раньше стенты были баллоны или лекарственные. А сейчас это скафолды – стенты, которые выполняют свою работу и растворяются. Первые скафолды, которые мы разработали, были полимерными. Но их было сложно установить, и часто они вызывали тромбоз.
На сегодняшний день в Казахстане мы имплантировали уже пять стентов, изготовленных из магниевого сплава, и я этим горжусь. Такие скафолды очень легко установить, они состоят из ионов воды, кальция, фосфата, – микроэлементов, которые усваиваются организмом человека. Они исчезают через год после операции, ни разу не возникало стент-тромбоза. Скафолды производятся в Германии, это инновационное устройство для будущего.
В Турции медицинские исследования – это бизнес
Омер Козан, доктор медицинских наук, профессор, президент ассоциации кардиологов тюркского мира
– Сколько стоит эндоваскулярная операция на сердце в Турции?
— Новые приборы, новые устройства, новые методы лечения очень дорогие в любой стране. Но несмотря ни на что, мы должны применять новую терапию для наших пациентов. Если мы требуем большую оплату такого рода лечения, мы обязаны за этот счёт производить лекарства и приборы в своей стране. Например, у нас есть технический институт, но технологии – это дорогостоящая вещь, в этом заключается проблема. Мы должны сначала производить, чтобы потом применять в практике.
У нас есть государственный научный исследовательский фонд, который действует уже четыре года. Если вы хотите провести мультицентровое исследование на 400-500 миллионов долларов, то есть риск, что проект провалится и вы потеряете эти [государственные] деньги. Но если всё получится, вы заработаете огромные деньги, так как сможете продавать свой [например] препарат по всему миру. Поэтому молодым учёным довольно сложно продвинуть свои исследования. Есть огромные фармацевтические корпорации с бюджетом по 700 миллиардов долларов, для них полмиллиарда – небольшая потеря.
– Есть ли в мире примеры стран, в которых медицина развивается стремительно, страны, глядя на которые можно многому научиться?
– Очень показательный пример – Индостан. В 1996 году молодой учёный окончил учёбу в США и вернулся в Индию… Благодаря его работе сейчас в Индии производят самые современные лекарственные препараты. Сейчас можно найти любой препарат, который производится непосредственно в Индии. Они не закупают препараты ни в США, ни в Европе – они сами всё производят. Я думаю, что страны тюркского мира должны объединиться, и совместными усилиями в сфере медицины мы продвинемся далеко вперёд.
Мы сможем прогнозировать заболевания ещё до рождения
Сергей Попов, академик РАН, директор НИИ кардиологии томского НИМЦ
– Сколько стоит эндоваскулярная операция на сердце в России?
– Ни в одной стране мира государство не обеспечивает компенсацию расходов на проведение той или иной операции любой сложности. Но определённая помощь из бюджета всегда оказывается. Есть так называемые госгарантии или госзадание. В рамках кардиохирургии мы получаем квоты на оказание высокотехнологичной медицинской помощи, каждое учреждение получает деньги из федеральных и территориальных фондов. Например, наше учреждение получает госзадание на пять тысяч различных операций в год.
А сведения о ценах на операции есть на сайте каждого медучреждения. Разброс большой: эндоваскулярные операции стоят от 5 до 20 тысяч долларов. Большое значение имеет возможность, даже так скажу – необходимость сотрудничества с благотворительными фондами. От них мы получаем колоссальную помощь, потому что некоторых операций без них мы бы просто не смогли провести.
– Сибирь считается колыбелью российской медицины. Расскажите, над какими исследованиями сейчас трудятся сибирские учёные?
– Сибирской школе есть чем гордиться – наши учителя очень многое сделали для развития технологий в медицине Советского Союза. Мы продолжаем их дело и направление последних лет – уйти от старых методов оперативного вмешательства. Сейчас внедряются неинвазивные методы, то есть мы хотим совсем уйти от вмешательства внутрь сердца, от операций на открытом сердце. У нас потрясающее количество возможностей, мы можем внедрять разные технологии для разных заболеваний, использовать новейшее оборудование и препараты. К тому же, уже сейчас мы можем говорить о диагностике заболеваний на основе генетики. Мы сможем прогнозировать заболевания ещё до рождения и определить, как, какими препаратами и когда его лечить.
Партнёрский материал с компанией SANTO
Сколько стоит аппарат Илизарова? | Что и сколько стоит

Разработанный во второй половине прошлого века аппарат Илизарова, сегодня улучшен, модернизирован, и используется в травматологии, амбулаторной ортопедии, а также в антропометрической косметологии.
Это талантливое изобретение, принцип работы которого не изменился, хорошо помогает сращивать сложные переломы, а также применяется для исправления деформаций конечностей в медицинских и эстетических целях. Приобрести аппарат в России можно по цене 25-160 тыс. р.
Виды и стоимость оборудования
Аппараты состоят из стандартных деталей, таких как: спицы, балки, полукольца, кольца, дуги, стержни, кронштейны, планки, крепеж. Из запчастей для каждого клинического случая монтируют индивидуальную конструкцию, сложность которой зависит от локализации патологии, а также поставленных медицинских задач.
На цену аппарата влияет количество необходимых деталей, а также материала из которого они изготовлены. Нередко это медицинское оборудование продается готовыми комплектами для лечения переломов разной локализации, например, для бедра, голени, таза, что также влияет на цену.
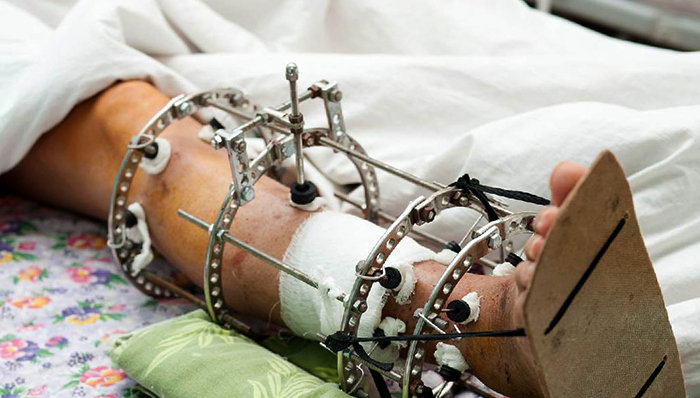
Стоимость готовых комплектов
Детали для аппарата выпускаются разными по размерам. Так, существуют 8 типоразмеров для плеча, кисти и голени, с диаметром колец 80-225 мм, а также 5 вариантов для бедра с диаметром 120-180 мм.
Человек без медицинского образования и опыта работы в травматологии не сможет собрать технически точный комплект. Однако, к сожалению, это оборудование нередко требуется срочно и приобретается за счет средств пациента. Поэтому людям, получившим травму, полезно знать примерные цены на готовые комплекты.
Затратить на приобретение готовых комплектов для бедра, плеча или голени потребуется примерно 70 тыс. р. Для таза — около 95 тыс. р. Полный набор деталей аппарата для взрослого стоит 160-200 тыс. р. При необходимости готовый комплект дополняют недостающими деталями, которые тоже есть в свободной продаже.
Иногда продаются наборы и комплектующие к ним, которые ранее уже использовались. Стоимость комплектов в этом случае дешевле на 30-70%. Стоит знать, все детали аппаратов делаются из нержавеющей стали или титана, и сохраняют нужные свойства долгое время. Поэтому в большинстве случаев приобретать оборудование б/у можно. Однако решение о целесообразности покупки должен принимать медик.

Примеры оборудования и цены
К комплектам всегда прилагается подробная спецификация, которую важно изучить. Количество нужных деталей влияет на цену покупки. Например, классический аппарат для бедра, изготовленный из нержавеющей стали, содержит 452 инструмента, включая необходимый крепеж. Стоит такой комплект 66,3 тыс. р. Более объемный и универсальный набор деталей аппарата для взрослых, состоящий из 893 инструментов стоит уже 152,2 тыс. р.
Размеры и вес деталей различны в зависимости от локализации патологии. Поэтому набор для костей таза, в котором только 392 инструмента, стоит 91,3 тыс. р.
Аналогичное оборудование б/у продается дешевле. Например, комплект для одновременного лечения 6–8 пациентов, стоит 25 тыс. р.
Для детей выпускают специальные наборы. Такой комплект из нержавеющей стали из 642 инструментов стоит 111,7 тыс. р.
Комплектующие из титана, делают лечение и аппарат дороже. Однако у этого материала по сравнению с нержавеющей сталью есть преимущества, основные из которых это:
- Возможность проводить томографию без искажения.
- Меньший вес.
- Биологическая безвредность.
Спица из титана длиной 400-600 мм и диаметром 3 мм продается за 2,2 тыс. р. Из титана также производят различные виды винтов, зажимов, несущих штанг. Поставляют эти комплектующие под заказ, а цену на них уточняют у производителя.

Где купить оборудование
Лучше всего не покупать такую технику, а воспользоваться услугами клиники, где она уже есть. Однако, если аппарат требуется срочно, а свободного оборудования нет, его приобретают в специализированных организациях по продаже медтехники. Важно также учесть:
- Оборудование покупают только после консультации с травматологом.
- На оборудование стоит взять документы об оплате. Позднее можно заставить страховщиков оплатить эти расходы, предварительно проконсультировавшись у юриста.
Похожие записи
Что такое искусственное сердце, сколько стоит операция?
Когда главный орган человеческого тела приходит в негодность, дать шанс на спасение может только операция по пересадке органа. Искусственное сердце – не фантастика, а достижение научной мысли, механическое устройство, продлевающее жизнь тем, кто уже обречен на смерть.
Что такое искусственное сердце
Механизм получил англоязычное название «ТАН». Если аббревиатуру расшифровать и перевести с английского языка, «ТАН» означает «полностью искусственное сердце» («Total Artificial Heart»). Это устройство, которым при трансплантации заменяют желудочки.
Механизмы, способные поддерживать организм человека в жизнеспособном состоянии, делятся на две большие группы:
- Оксигенераторы – аппараты, которые насыщают кровь пациента кислородом.
- Кардиопротезы – имплантанты, которые устанавливаются в организм для его жизнеобеспечения.
Обе группы устройств применяются при затяжных операциях на открытом миокарде и во время ожидания донорского сердца для дальнейшей трансплантации.
Изобрел аппарат, способный гнать кровь по венам человека, доктор Демихов в СССР. В 30-х годах прошлого века врач в качестве эксперимента произвел собаке операцию по замене сердца, установив вместо органа насос. Устройство было связано с двигателем извне. Спустя почти 30 лет в Америке ученые Акутсу и Кольф придумали пластиковое сердце, включающее в себя четыре клапана. Модель аппарата была максимально приближена к настоящему человеческому органу.
Первая успешная замена пораженного органа на искусственный механизм состоялась в 1969 году доктором Кули в США. У его пациента был серьезный диагноз – аневризма левого желудочка. Доктор удалил часть пораженного миокарда. В результате операции самостоятельно поддерживать кровоток организм больного был не способен.
Пересадка сердца представлялась как единственный шанс на сохранение жизни больного. Доктор Кули установил механическое устройство, которое дало возможность отключить пациента от аппарата внешнего кровообращения. Больной жил с искусственным сердцем в груди, в то время как его собственный орган был поврежден. Трансплантант прослужил 64 часа! За этого время доктора смогли найти орган донора. Пациента положили на повторную операцию: искусственный орган заменили на здоровое сердце другого человека. Трансплантация прошла успешно.
Доктор Дентон Кули
По иронии судьбы, крепкое и здоровое сердце донора не спасло пациенту жизнь. Несмотря на успешно проведенную двухэтапную трансплантацию сердечной мышцы, пациент прожил всего два дня. Он умер от пневмонии.
Интересно, что в прошлом веке все дальнейшие попытки создать механическую модель сердечной мышцы не увенчались успехом. Только в 2010 году впервые установили больному механизм. Произошло это в московской клинике. Искусственный орган помог пациенту выжить в ожидании донора.
Механизм устанавливается на предсердия, замещает нижние отделы – желудочки. Рядом с предсердиями функционируют механические клапаны – по аналогии с естественными сердечными клапанами. Они регулируют кровоток, направляют кровь, которая поступает в пораженный орган.
Механическое устройство, устанавливаемое в грудную клетку, обладает довольно крупным размером и внушительным объемом. Оно поместится не в каждую грудную клетку. Нет устройств, которые можно было бы устанавливать детям. Сейчас ведутся разработки искусственного сердца меньшего объема.
Показания для установки искусственного сердца
«ТАН» необходимо устанавливать тогда, когда и первый, и второй желудочек вышли из строя. Потенциальные клиенты на пересадку сердца – люди, страдающие от сердечной недостаточности на конечной (терминальной) ее стадии. Устройство продлевает жизнь пациентов, а также улучшает ее качество.
Это важно знать! Искусственное сердце – это крайняя мера в лечении больного! Такой вариант предлагается людям, которые уже опробовали все возможные варианты и способы лечения, как консервативные, так и оперативные.
Главное показание для трансплантации сердечной мышцы – это конечная (терминальная) стадия сердечной недостаточности, которую невозможно вылечить консервативным путем. Люди с терминальной стадией сердечной болезни живут недолго. В среднем от 3 до 6 месяцев, максимум – 1 год.
Косвенные показания для установки искусственного сердца (заболевания, способные привести к тяжелой форме сердечной недостаточности):
- Опухоль органа;
- Врожденный либо приобретенный сердечный порок, который не получается устранить операцией;
- Кардиомиопатия – изменение тканей миокарда на рубцовую ткань, такое состояние нарушает периоды сокращения и расслабления мышцы. Обычно к недостаточности приводят ишемическая либо дилатационная кардиомиопатия;
- Стенокардия;
- Нарушение ритма сердца, повлекшее нарушение состояние человека. Трансплантация показана только в том случае, если состояние не корректируется медикаментозно;
Внимание! Операцию по замене сердца не производят людям в преклонном возрасте. Верхняя допустимая граница – 65 лет.
Где можно сделать операцию
Пересадка сердца – это трудная двухэтапная операция. Сначала вместо поврежденного органа больному устанавливается аппарат, который обеспечивает кровообращение. Пока человек живет с механическим устройством в груди, в срочном порядке ищется донор. Затем донорское сердце помещается в грудную клетку на замену искусственного.
Кто такой донор сердца? Как правило, это пострадавшие после дорожно-транспортных происшествий и инсультов, люди, находящиеся в тяжелом состоянии в реанимации. Такие пациенты находятся в коме, у них констатирована смерть головного мозга, то есть спасти этих людей уже нельзя. Однако сердечная деятельность пациентов поддерживается извне, с помощью аппаратуры. По факту этот человек уже мертв, но дышит с помощью искусственной вентиляции легких, а его сердце стучит благодаря медикаментозной поддержке. Если такое сердце поместить в организм другого человека, мозг которого функционирует, оно будет качать кровь без каких-либо поддержек.
Чтобы пересадить живое сердце из тела погибшего человека, необходимо получить согласие его родственников. Возможно, что и сам пострадавший еще при жизни пишет согласие на то, что после его смерти его здоровые органы будут использованы в благих целях. Иногда, когда пострадавшего не получается опознать, здоровый орган используется без письменных документов.
Донорские органы должны соответствовать ряду критерий:
- Нет опухолей
- Нет сердечных заболеваний
- Человек не болен гепатитами и ВИЧ-инфекцией
- Совместимая группа крови обоих людей
- Схожие размеры сердечной мышцы донора и реципиента.
Найти донорский орган – задача не из простых. Сложно сказать, сколько придется ждать больному. Нередки случаи, когда пациенты умирают от сердечной недостаточности, так и не дождавшись донора. Именно поэтому искусственное сердце – это настоящий прорыв в кардиологии. Оно способно продлить больному человеку жизнь в условиях ожидания своего донора.
Подбор донорского материала в нашей стране происходит только в одном клиническом координационном центре. Сотрудники центра регулярно отправляют запросы в реанимационные, неврологические и травматологические отделения о возможных тяжелых пациентах в коме. Полученные данные центр сопоставляет с количеством людей с серьезными проблемами с сердцем. Этот медицинский центр находится в Москве.
Трансплантацию сердечной мышцы в России проводят всего три медицинских учреждения. Это научно-исследовательские центры в Москве, Санкт-Петербурге и Новосибирске.
Правовые основы донорства органов в нашей стране еще не совершенны. Поэтому подобные трансплантации в России проводятся редко. К примеру, в 2014 году были проведены всего две сотни двухэтапных операций по пересадке сердечной мышцы, в то время как за границей в год проводят более 200 тысяч трансплантаций.
Кроме того, в России эта схема совсем не отработана на детях. Пока что донорство внутренних органов возможно только среди совершеннолетних пациентов.
Сколько стоит пересадка сердца
Донорское сердце предоставляется пациенту совершенно бесплатно. Во всем мире законодательно запрещена торговля органами, возможна только трансплантация с умерших или среди родственников. Больному предстоит оплатить только саму операцию, необходимые ему медикаменты, а также реабилитацию, если она будет происходить в стенах клиники.
Средний чек на весь этот спектр услуг – 250 тысяч долларов. Диапазон цен от 70 тысяч долларов до полумиллиона! В Европе трансплантация обойдется в 200 тысяч евро. В Германии и Израиле ценовой минимум начинается с 300 тысяч долларов.
У российских пациентов есть возможность сделать пересадку сердца бесплатно, в рамках программы обязательного медицинского страхования. Но в этом случае придется ждать очереди. Конкретные сроки необходимо обговаривать с лечащим врачом.
Риски при установке искусственного сердца
Пересадка искусственного сердца – это сложный процесс, который несет большие риски для пациента. Именно поэтому установка механизма в грудную клетку является крайней мерой и показана тогда, когда больше ничего не может сохранить жизнь человеку.
Несмотря на то, что большинство оперируемых людей идут на поправку после трансплантации, существует большой риск летального исхода во время операции.
Причины осложнений при пересадке искусственного сердца:
- Кровотечение. Трансплантация – очень сложная и длительная операция, риск кровотечения имеется на любом этапе. Даже после хирургического вмешательства не исключен риск кровотечения. Лекарства против тромбоза, принимаемые пациентам, увеличивают возможность кровотечения, потому что благодаря ним кровь становится жиже. Принимать препараты необходимо строго по инструкции, выполняя все предписания врача!
- Тромбы – сгустки крови, образующиеся при контакте с инородным телом, способны заблокировать кровеносные сосуды. Когда кровь контактирует с чем-то инородным, она обычно сворачивается, это становится причиной образования тромбов. Тромбоз – серьезное осложнение. Помимо нарушения состояния, оно способно привести к смерти.
- Занесение инфекции. При установке инородного тела в грудную клетку нельзя исключать возможный риск инфекции. Обычно механическое устройство подключается к внешнему источнику питания через открытое отверстие в брюшной полости. Это увеличивает возможность заражения и быстрого распространения инфекции в организме. Врач может назначить прием противовоспалительных лекарств, чтоб снизить вероятность инфекционного заболевания.
- Неисправности и поломки искусственного сердца. «ТАН» отлично функционирует, его производство и установка в полость человеческого тела производится профессионалами. Однако, как у любого механического прибора, у искусственного сердца тоже бывают сбои в работе. Основной механизм может не справиться с нагрузкой и выйти из строя. Какие-то детали аппарата могут сломаться. Бывает, что насос перестает нормально работать. Такие случаи бывают крайне редко, но исключать риск поломки нельзя.
Искусственное сердце – это настоящий прорыв в медицине, хирургии и кардиологии. Пока что в России и СНГ двухэтапная трансплантация сердечной мышцы проводится не так часто, как это требуется, но непрерывная работа в этом направлении ведется.
Механический аналог сердца не избавляет реципиента от необходимости пересаживать донорский орган. Но раньше пациенты ожидали трансплантации в больнице. Многие из них умирали задолго до того, как был найден подходящий донор. Теперь же больных нет необходимости держать в больничных стенах. Они могут находиться дома и жить своей обычной жизнью, пока ожидают донорский материал. Аккумулятор устройства заряжается от обычной розетки. Зафиксирован случай, когда больной проходил с искусственным сердцем 3 года! Если бы не устройство, он бы не дожил до операции по пересадке ему донорского сердца.






